La enfermedad de von Willebrand (vWD) lleva el nombre del médico finlandés Erik von Willebrand, que vivió entre 1870 y 1949. Fue el primero en describir la vWD que encontró en familias de las Islas Aland. Aunque no pudo identificar la causa real del trastorno, pudo distinguirlo de otros trastornos hemorrágicos.
La vWD es el tipo más común de trastorno hemorrágico y afecta aproximadamente al uno por ciento de la población mundial. Afecta por igual a mujeres y hombres. Sin embargo, debido a que los síntomas pueden ser leves, muchas personas afectadas no han sido diagnosticadas o no reciben un diagnóstico hasta más adelante en la vida.
Si tiene vWD, es posible que le falte o tenga una deficiencia del factor vWD (VWF). También es posible que tenga mucho factor vWD, pero no funciona correctamente. Esto significa que su sangre no puede formar con éxito un coágulo o un tapón de plaquetas o porque el sitio de la hemorragia no puede recibir suficiente FVIII porque el VWF no lo transporta adecuadamente. La vWD suele ser hereditaria, pero también se puede adquirir. La herencia de vWD es muy complicada. La vWD adquirida se conoce como síndrome de von Willebrand adquirido (aVWS).
Las personas con vWD que tienen acceso a terapia de reemplazo de factor y otros medicamentos para el control de hemorragias tienen una expectativa de vida normal y pueden llevar una vida bastante normal. La vWD se diagnostica con mayor frecuencia en mujeres porque causa menorragia en alrededor del 70% de los casos; sin embargo, el sangrado puede disminuir durante el embarazo y el parto debido a cambios hormonales que elevan los niveles de VWF y FVIII. Además, puede ser más grave en personas con un tipo de sangre 'O'.
El VWF tiene dos funciones en la coagulación:
- Hace que las plaquetas se peguen para formar un tapón plaquetario.
- Asegura que haya suficiente FVIII en el torrente sanguíneo, se une al FVIII y lo lleva al lugar de la lesión, y lo protege para que no se descomponga en el torrente sanguíneo.
Tipos de EvW
Hay cinco tipos de vWD:
- vWD tipo 1
- vWD tipo 2
- vWD tipo 3
- Adquirido o síndrome de von Willebrand (aVWS)
- Pseudo-vWD
Los tipos 1 y 3 de vWD son cuantitativos, lo que significa que si tiene cualquiera de estos tipos, tiene una deficiencia de VWF. vWD tipo 2 es cualitativo, lo que significa que es posible que tenga suficiente VWF, pero no funciona correctamente y tiene varios subtipos (en orden de similitud: 2a, 2b, 2n y 2m). Debido a que cada tipo y subtipo de vWD tiene diferentes tratamientos y terapias, es importante que sepa qué tipo tiene.
La EvW tipo 2A solía subclasificarse en los tipos IIA, IIC, IID e IIE, pero la discriminación entre estas subclasificaciones del tipo 2A no mostró utilidad clínica, por lo que ahora se las conoce como tipo 2A.
EvW tipo 1
vWD Tipo 1 es el más común (70% a 80% de aquellos con vWD tienen esto). Si tiene vWD tipo 1, su VWF funciona correctamente, pero no tiene suficiente VWF en el torrente sanguíneo, lo que puede dificultar la capacidad de coagulación y causar sangrado. Debido a que el VWF transporta el FVIII al sitio de una lesión, es posible que también tenga un nivel bajo de FVIII en el torrente sanguíneo. Muchas personas con vWD tipo 1 son diagnosticadas tarde en la vida después de una lesión grave o una cirugía.
EvW tipo 2
vWD tipo 2 es el siguiente más común (15% a 30% de aquellos con vWD tienen uno de los subtipos de vWD tipo 2). Si tiene vWD tipo 2, su vWF no funciona correctamente, por lo que incluso si tiene mucho, aún puede tener hemorragias. Para comprender la vWD tipo 2, debe saber que la proteína vWF tiene algo llamado "multímeros", que la unen a las plaquetas y al FVIII. Si los multímeros tienen el tamaño o la forma incorrectos (o no hay suficientes), su VWF no se unirá a las plaquetas o al FVIII, o se unirá en el momento equivocado. Dado que el VWF es lo que estabiliza el FVIII y lo lleva al sitio de la lesión, si no se produce esta unión, las plaquetas no llegan al sitio de la lesión para formar un tapón de plaquetas o el FVIII no llega al sitio de la lesión para formar un coágulo exitoso (fibrina). (Esto también puede hacer que el FVIII circulante sea bajo, lo que lleva a un diagnóstico erróneo temporal de hemofilia A). La forma en que cada subtipo de vWD tipo 2 funciona mal es un poco diferente y puede tener diferentes tratamientos y terapias que funcionarán, por lo que necesita saber qué subtipo (2a, 2b, 2n o 2m) tiene:
tipo 2a
Si tiene vWD tipo 2a, es probable que su nivel de FVW sea bajo, pero el verdadero problema es que no tiene suficientes multímeros de FVW grandes (los multímeros divididos son demasiado pequeños y no pueden causar adherencia) porque no se forman, lo que impide sus plaquetas se peguen para formar un buen tapón plaquetario.
Tipo 2b
Si tiene vWD tipo 2b, es probable que su factor VWF sea bajo, pero el verdadero problema es que no tiene suficientes multímeros grandes de VWF porque, después de su secreción, se unen a las plaquetas demasiado pronto (incluso antes de que ocurra una lesión). Luego se escinden y los multímeros escindidos restantes no pueden unirse a las plaquetas. El cuerpo se deshace demasiado pronto de los multímeros que se unieron a las plaquetas, lo que provoca una escasez tanto de plaquetas como de VWF en la sangre, por lo que no se puede formar un tapón de plaquetas.
Tipo 2n
Si tiene vWD tipo 2n, su VWF funciona normalmente con plaquetas (por lo que formará el tapón de plaquetas), pero no puede unirse al FVIII y llevarlo al sitio de una lesión. Dado que la unión del VWF al FVIII es lo que estabiliza el FVIII, también tendrá niveles bajos de FVIII, lo que dificultará su capacidad para formar un coágulo de fibrina. (Debido al FVIII bajo causado por esto, algunas personas reciben un diagnóstico erróneo temporal de hemofilia A leve).
Tipo 2m
Si tiene VWD tipo 2m, tiene aproximadamente la cantidad correcta de multímeros, pero su VWF no puede unirse a las plaquetas, por lo que no puede formar un tapón de plaquetas.
EvW tipo 3
Si tiene vWD tipo 3, tiene el tipo más raro de vWD (alrededor de una persona en un millón) y, por lo general, los síntomas más graves. Si tiene vWD tipo 3, tiene VWF casi indetectable o no tiene. Dado que el VWF se estabiliza y transporta FVIII, también tendrá niveles bajos de FVIII. Con niveles bajos de ambos, no podrá formar un tapón de plaquetas o un coágulo de fibrina. Esto significa que puede tener sangrado espontáneo en las articulaciones y los músculos. Además, es posible que tenga hemorragias en las mucosas, como hemorragias nasales, hemorragias bucales o menorragia. Debido a la gravedad de los síntomas, a muchos se les diagnostica vWD tipo 3 a una edad temprana.
EvW adquirida (aVWS)
Si tiene aVWS, no nació con él. De hecho, ocurre con mayor frecuencia en personas mayores de 40 años sin antecedentes de sangrado previo. El aVWS generalmente ocurre debido a un estado de enfermedad adicional (p. ej., adhesión de células tumorales y respuesta autoinmune, o estenosis aórtica).
Pseudo-vWD
Si tiene pseudo-vWD, también conocida como vWD de tipo plaquetario, sus niveles de VWF son normales, su VWF no es defectuoso y su gen von Willebrand no necesariamente está mutado. El verdadero problema es en realidad con el receptor de plaquetas, la glicoproteína Ib (GPIb), en la sangre que a veces se une a las plaquetas inactivas con el VWF. Estos receptores son "sobreactivos" y se unen al FvW de manera demasiado agresiva y demasiado pronto, por lo que el cuerpo elimina las moléculas de plaquetas/FvW unidas, dejándolo con niveles potencialmente bajos de plaquetas y multímeros de FvW.
Síntomas y Diagnóstico
Si tiene vWD, probablemente sangrará con más frecuencia y por más tiempo que alguien que no tenga un trastorno hemorrágico. Cualquier persona con cualquier tipo de vWD puede tener los siguientes síntomas:- Moretones con facilidad
- Sangrado mucocutáneo
- Sangrado de la nariz y las encías
- Sangrado prolongado por cortes
- Menorragia (sangrado menstrual abundante o prolongado: más de 5 días, más de 90 ml de sangrado y/o coágulos más grandes que una uva)
- El sangrado puede ocurrir después de la cirugía o cuando le extraen un diente.
- Trombocitopenia
- Sangre en la orina
- Sangre en las heces
- hematomas
- Hemorragias articulares y musculares (generalmente vWD tipo 3)
- Sangrado gastrointestinal (generalmente vWD tipo 2A y aVWS)
El diagnóstico de vWD puede ser un proceso complejo. Aquellos que tienen vWD más leve (generalmente vWD tipo 1 y vWD tipo 2) pueden no tener ningún problema hasta más tarde en la vida cuando ocurre una lesión importante o una cirugía. Debido a que la vWD tipo 3 es tan grave, el diagnóstico a menudo ocurre en la infancia. El diagnóstico también ocurre antes si hay antecedentes familiares. Debido a que los niveles de FVW y FVIII cambian con los cambios hormonales, las mujeres en especial deben hacerse la prueba más de una vez. Para las mujeres, el mejor día para extraerse y analizarse la sangre es el primer día de su ciclo menstrual. Además de un historial de sangrado, un estudio de coagulación para diagnosticar la EvW podría incluir lo siguiente:
- Actividad coagulante del FVIII
- Hemograma total (evaluación de hemoglobina, hematocrito, recuento de plaquetas [PC] y morfología, tiempo de protrombina [PT] y tiempo de tromboplastina parcial activada [aPTT])
- Grupo sanguíneo ABO (aquellos que tienen vWD y tipo de sangre O pueden tener peores síntomas)
- Nivel de fibrinógeno tiempo de trombina (TT)
- Pruebas de perfil de vWD
- VWF: Ag (niveles plasmáticos de VWF)
- VWF: RCo (función de la proteína VWF)
- FVIII: C (capacidad del VWF para transportar FVIII)
- Análisis de multímeros de VWF
- FVW:CBA
- VWF:FVIIIB (específicamente para diagnosticar vWD tipo 2n)
- RIPA (principalmente para diagnosticar VWD tipo 2b, pero puede ser un indicador de VWD tipo 3)
- Pruebas genéticas (especialmente útiles para diferenciar la vWD tipo 2n de la hemofilia A)
- Análisis de la función plaquetaria
Gravedad
La vWD puede ser leve, moderada o grave; sin embargo, la gravedad también está relacionada con el tipo de vWD y el tipo de sangre (porque las personas con sangre tipo O a menudo tienen niveles más bajos de VWF). Si bien hay una excepción a cada regla, en general, los tipos 1 y 2 de vWD y pseudo-vWD tienden a ser leves o moderados. La vWD tipo 3 es grave. aVWS puede variar de leve a grave.Su tratamiento dependerá del tipo de vWD que tenga, su historial de sangrado y cualquier patrón de sangrado conocido, así que asegúrese de saber qué tipo/subtipo tiene y mantenga un registro de sangrados conocidos como referencia. El tratamiento puede incluir reemplazo de factor, terapia hormonal o antifibrinolíticos. Los tratamientos y terapias se describen a continuación, divididos por tipo de vWD. Tenga en cuenta que la terapia de reemplazo de VWF y FVIII puede estar en el mismo producto, pero cada producto tiene proporciones diferentes, por lo que su hematólogo determinará qué producto podría funcionar mejor para usted.
EvW tipo 1
- 1-desamino-8-D-arginina vasopresina (DDAVP)
- terapia hormonal
- Terapia de reemplazo de VWF
- Terapia de reemplazo de FVIII
- Trombina bovina tópica (tópica y solo para hemorragias capilares menores)
- Sellador de fibrina (solo efectivo en ciertas situaciones quirúrgicas)
- Esponjas tópicas de colágeno (útiles para controlar heridas sangrantes)
- Antifibrinolíticos (estabilización de coágulos)
EvW tipo 2a
- DDAVP
- terapia hormonal
- Terapia de reemplazo de VWF
- Terapia de reemplazo de FVIII
- Trombina bovina tópica (tópica y solo para hemorragias capilares menores)
- Sellador de fibrina (solo efectivo en ciertas situaciones quirúrgicas)
- Esponjas tópicas de colágeno (útiles para controlar heridas sangrantes)
- Antifibrinolíticos (estabilización de coágulos)
EvW tipo 2b
- terapia hormonal
- Terapia de reemplazo de VWF
- Terapia de reemplazo de FVIII
- Trombina bovina tópica (tópica y solo para hemorragias capilares menores)
- Sellador de fibrina (solo efectivo en ciertas situaciones quirúrgicas)
- Esponjas tópicas de colágeno (útiles para controlar heridas sangrantes)
- Antifibrinolíticos
EvW tipo 2n
- Terapia de reemplazo de VWF
- Terapia de reemplazo de FVIII
- terapia hormonal
- DDAVP (rara vez funciona, pero se puede intentar averiguarlo)
- Trombina bovina tópica (tópica y solo para hemorragias capilares menores)
- Sellador de fibrina (solo efectivo en ciertas situaciones quirúrgicas)
- Esponjas tópicas de colágeno (útiles para controlar heridas sangrantes)
- Antifibrinolíticos (estabilización de coágulos)
EvW tipo 2m
- terapia hormonal
- Terapia de reemplazo de VWF
- Terapia de reemplazo de FVIII
- Trombina bovina tópica (tópica y solo para hemorragias capilares menores)
- Sellador de fibrina (solo efectivo en ciertas situaciones quirúrgicas)
- Esponjas tópicas de colágeno (útiles para controlar heridas sangrantes)
- Antifibrinolíticos (estabilización de coágulos)
EvW tipo 3
- terapia hormonal
- Terapia de reemplazo de VWF
- Terapia de reemplazo de FVIII
- Trombina bovina tópica (tópica y solo para hemorragias capilares menores)
- Sellador de fibrina (solo efectivo en ciertas situaciones quirúrgicas)
- Esponjas tópicas de colágeno (útiles para controlar heridas sangrantes)
- Antifibrinolíticos (estabilización de coágulos)
aVWS
- terapia hormonal
- Terapia de reemplazo de VWF
- Terapia de reemplazo de FVIII
- Trombina bovina tópica (tópica y solo para hemorragias capilares menores)
- Sellador de fibrina (solo efectivo en ciertas situaciones quirúrgicas)
- Esponjas tópicas de colágeno (útiles para controlar heridas sangrantes)
- Antifibrinolíticos (estabilización de coágulos)
Pseudo-vWD
- terapia hormonal
- Terapia de reemplazo de VWF
- Terapia de reemplazo de FVIII
Trombina bovina tópica (tópica y solo para hemorragias capilares menores) - Sellador de fibrina (solo efectivo en ciertas situaciones quirúrgicas)
Esponjas tópicas de colágeno (útiles para controlar heridas sangrantes) - Antifibrinolíticos (estabilización de coágulos)
Los inhibidores son extremadamente raros en la vWD, pero ocurren en aproximadamente 5–10% de personas con vWD tipo 3. Si ha desarrollado un inhibidor, su cuerpo ha desarrollado anticuerpos (específicamente, aloanticuerpos) contra el VWF, lo que hace que su cuerpo rechace el tratamiento VWF , ya sea deshaciéndose de él o (raramente) provocando una reacción anafiláctica. Puede tener un mayor riesgo de tener un inhibidor si tiene antecedentes familiares de inhibidores. No existen métodos de laboratorio estándar para identificar y caracterizar los anticuerpos contra el VWF, posiblemente porque es muy raro. Sin embargo, existen algunos tratamientos efectivos, que incluyen FVIII recombinante, agentes de derivación e inmunotolerancia.
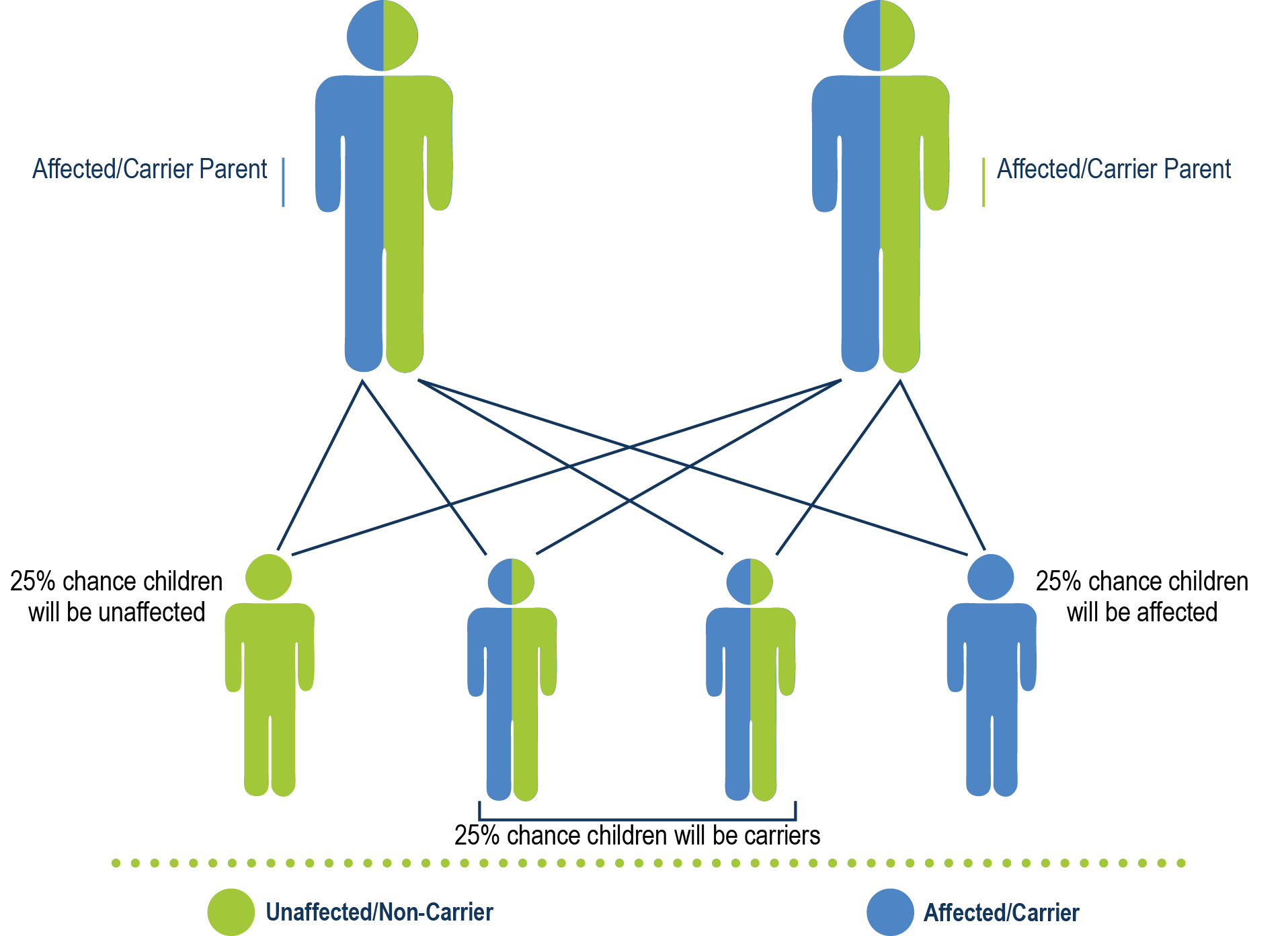
Si ha heredado vWD, la forma en que la heredó dependerá de su tipo de vWD. Si tiene una mutación espontánea, sus descendientes heredarán la vWD según su tipo. Además de los tipos que se enumeran a continuación, uno de los padres puede tener una mutación genética y el niño también puede tener una mutación que provoque vWD.
La vWD tipo 1, la vWD tipo 2 (todos los subtipos excepto el 2n) y la pseudo-vWD son todas autosómicas dominantes. Esto significa que incluso si solo uno de los padres tiene el gen VWF mutado, existe la posibilidad de que sus hijos tengan vWD.
Herencia autosómica dominante
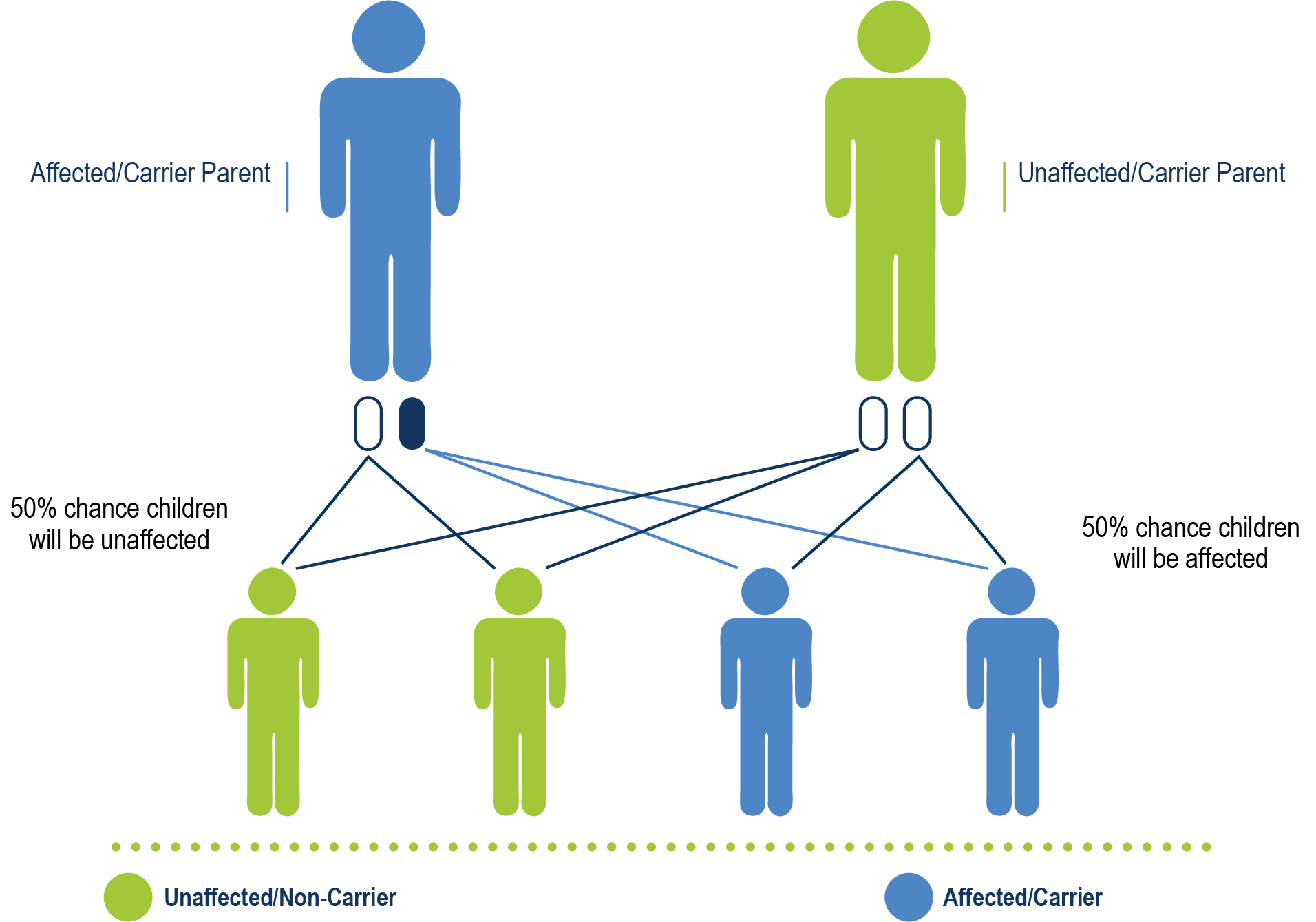
Herencia autosómica recesiva
La vWD tipo 3 y la vWD tipo 2n son autosómicas recesivas. Esto significa que ambos padres deben tener el gen VWF defectuoso para crear la posibilidad de que su hijo tenga vWD.